Инфаркт - это состояние, при котором случается атрофическое изменение ткани и наблюдаются повышенные риски некроза поврежденных тканей, с последующим рубцеванием. Одним из наиболее частых случаев в медицинской практике является инфаркт миокарда, развивающийся на фоне нарушения движения крови в тканях сердца. В этой статье поговорим об основных причинах инфаркта миокарда и разберемся, в чем заключается диагностика, лечение и профилактика этого непростого состояния.
Общая информация
Инфаркт миокарда - это патологическое состояние сердечной мышцы, случившееся из-за остро возникшей недостаточности крови, при которой наблюдается кислородное голодание тканей внутреннего органа с их последующим отмиранием. Состояние может сопровождаться болевыми ощущениями различного характера и интенсивности, иногда наблюдается потеря сознания, тошнота, потливость и пр.
Немного статистики
Согласно данным Всемирной организации здравоохранения (ВОЗ), инфаркт миокарда относится к числу острых форм ИБС (ишемической болезни сердца), которая встречается у мужчин примерно в 5 раз чаще, чем у женщин молодого и среднего возраста. Более того, женщины сталкиваются с инфарктом на 10-15 лет позже.
Факторы риска
Риск столкновения с инфарктом миокарда повышается по мере взросления и естественного старения организма.
Всего принято выделять 3 основные группы факторов риска:
- Поддающиеся корректировке и устранению - вредные привычки по типу курения и переедания, артериальная гипертензия, повышенный холестерин.
- Плохо поддающиеся корректировке - развитие сахарного диабета, пониженный уровень “хорошего” холестерина, менопауза, злоупотребление алкоголем, повышенное нервное напряжение, высокий уровень гомоцистеина.
- Не поддающиеся корректировке - естественное старение организма, наследственная предрасположенность (если раннее развитие инфаркта наблюдалось у родителей или у родственников по крови в возрасте до 55 лет).
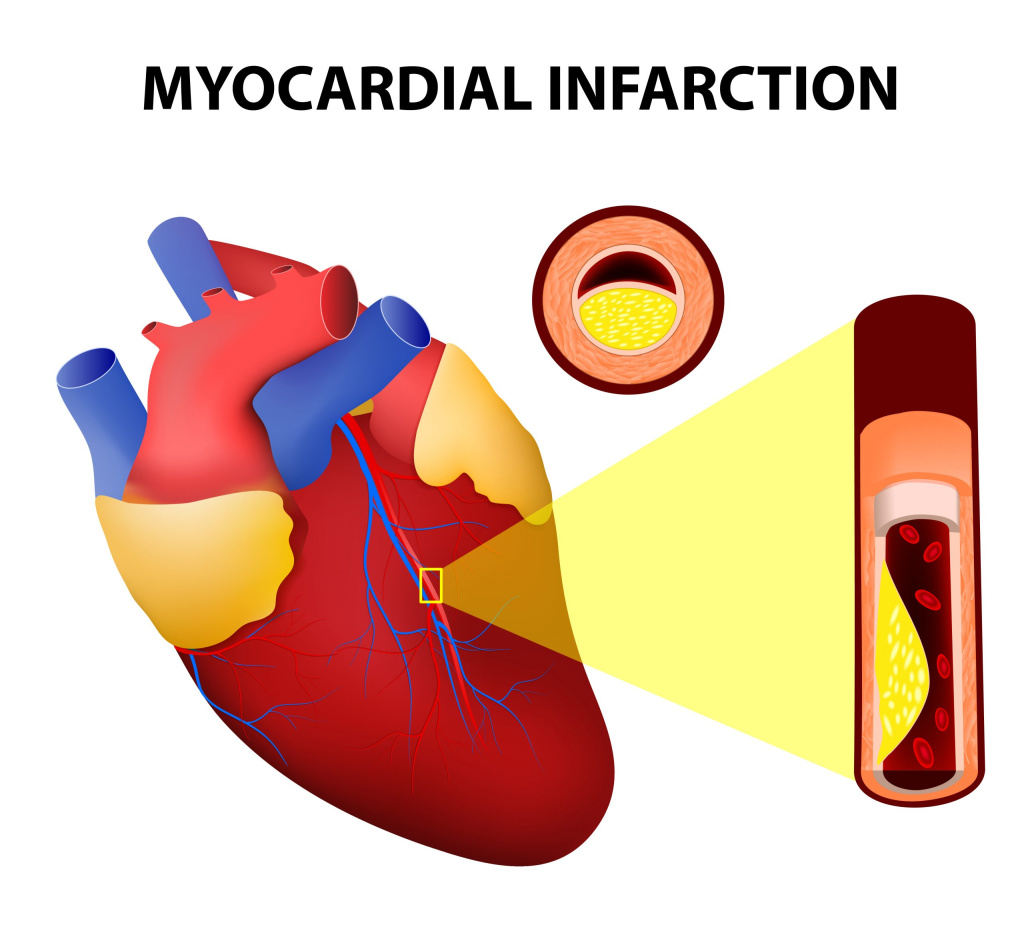
Формы и типы
В зависимости от масштаба поражения определяют:
- мелкоочаговый инфаркт - предполагает поражение небольшого участка сердечной мышцы, что исключительно в редких случаях приводит к серьезным последствиям;
- крупноочаговый или обширный инфаркт - имеет более выраженную симптоматическую картину, предполагает поражение значительной площади тканей сердца, что создает необходимость длительного лечения и часто приводит к развитию опасных для жизни осложнений.
В зависимости от проявлений инфаркта миокарда, выделяют несколько форм инфаркта:
- Астматический
Имеет схожие черты с приступом бронхиальной астмы, в частности, у пострадавшего наблюдается одышка, затрудняется дыхание и появляется ощущение нехватки воздуха.
Дискомфорт и неприятные ощущения сосредоточены в области пищеварительных органов, в том числе, на уровне желудка с распространением в загрудинное пространство. При этом, во время приступа может наблюдаться отрыжка, икота, тошнота, обильная рвота и метеоризм.
Сопровождается нарушением ритма сердца, которое может угрожать жизни.
- Церебральный
Сложное состояние, при котором у человека наблюдаются признаки нарушения мозгового кровообращения. В их числе: головокружение, тошнота, рвота, нарушение и потеря сознания.
- Отечный
По мере развития некротических изменений в тканях сердца, наблюдается обширный отек всех тканей в организме, сопровождаемый увеличением размера печени, что часто встречается у людей с сердечной недостаточностью.
- Бессимптомный
Типичные проявления - отсутствуют. Несоблюдение постельного режима и своевременной помощи приводит к неблагоприятным, сложно устранимым последствиям.
Основные причины инфаркта миокарда
Существует 2 большие группы причин развития инфаркта миокарда. В основе каждой из них лежит механизм развития нарушения кровообращения в сердечной мышце
- атеросклеротическое поражение коронарных артерий, приводящее к тромбозу;
- неатеросклеротическое поражение коронарных артерий, возникающее при наличии воспаления, которое может развиться после травмы коронарных сосудов, их радиационных повреждений, а также при врожденных и приобретенных сосудистых аномалиях.
Общие причины
Кроме всего прочего, стоит сказать, что отдельно выделяют общую группу причин инфаркта, провоцирующих ухудшение кровоснабжения сердца. В числе таковых принято выделять:
- хроническое гормональное нарушение в организме, например, наступление климакса или сахарный диабет различного типа;
- длительный прием медикаментозной терапии, например, при использовании оральных контрацептивов, при лечении кортикостероидами;
- проблемы с артериальным давлением, особенно, при гипертонии;
- наличие ожирения различной степени, а также нарушения липидного обмена;
- недостаточный уровень физической активности, в особенности при малоподвижном образе жизни;
- злоупотребление пагубными привычками, в том числе курением, распитием спиртных напитков и перееданием;
- жизнь в условиях стресса и психоэмоционального напряжения.
Важно отметить, что при наличии даже одной из перечисленных причин развития инфаркта, человек уже входит в группу риска и имеет все шансы столкновения с этим опасным состоянием.
Стадии инфаркта миокарда
Вне зависимости от причины развития инфаркта, выделяют 5 стадий состояния. Рассмотрим каждую из них более подробно.
1. Предынфарктная или продромальная - от нескольких часов до 1-го месяца
Стадия нарастания тяжести имеющейся ишемической болезни сердца. Встречается у 70-80% пациентов.
Развивается по различным сценариям. Один из наиболее часто встречающихся - первичная стенокардия или рецидив после длительного периода ее отсутствия.
Может протекать без дискомфорта и болезненности за грудиной.
2. Острейшая - от 30 минут до 2-х часов (реже - до 4-х часов)
Начинается с момента появления недостаточности питания тканей сердца кровью и длится до момента формирования на них очага некроза.
Ключевая опасность этой стадии - вероятность возникновения серьезных осложнений, угрожающих жизни человека.
3. Острая - от 2 до 14 дней
В этот период происходит окончательное формирование очага некроза, где наблюдается размягчение мышечной ткани.
На протяжении развития этой стадии инфаркта сохраняется риск возникновения серьезных осложнений, угрожающих жизни человека.
4. Подострая - от 6 до 8 недель
Процесс полного замещения отмершей ткани на молодую соединительную, в результате чего происходит формирование рубцов.
На длительность подострой стадии влияет общее состояние здоровья пострадавшего, степень сложности инфаркта, а также возраст человека и наличие/отсутствие осложнений.
5. Постинфарктная: ближайшая - 2-6 месяцев, отдаленная - от 6 месяцев
Рубец, образовавшийся на месте некроза - полностью сформирован, сердечно-сосудистая система - адаптирована к новым условиям.
Симптоматические проявления
Для каждой стадии инфаркта характерно не только определенное течение, но еще и соответствующие симптомы:
- предынфарктная стадия может сопровождаться кардиальными и некардиальными симптомами. В числе кардиальных выделяют боли в груди, одышку, нарушение сердечного ритма. В числе некардиальных - повышенная утомляемость, головокружение, чрезмерная потливость. Взглянув на человека в предынфарктном состоянии можно заметить синюшность губ, а также подногтевого пространства. Также у такого человека может наблюдаться повышенная чувствительность кожи в области сердца;
- острейшая стадия характеризуется болевым синдромом. Подавляющее большинство пациентов испытывают интенсивные боли сжимающего, давящего типа, что часто сравнивают с огромной бетонной плитой, которую кто-то положил на грудь. В некоторых случаях могут наблюдаться и жгучие или кинжальные боли. Чем интенсивнее болевые ощущения, тем больше обширность инфаркта;
- на острой стадии могут сохраняться болезненные ощущения, что говорит о расширении зоны повреждения мышечной ткани. При этом также наблюдается учащение пульса и снижение артериального давления.
Важно сказать, что симптоматическая картина инфаркта не имеет четких границ и может проявляться у каждого человека по разному. Однако помочь пострадавшему справиться со случившимся в организме можно только своевременно распознав симптомы предынфарктного состояния.
Общие проявления, который могут встречаться и требуют пристального внимания:
- затрудненное дыхание, сильная одышка;
- головная боль и холодный пот;
- ярко выраженное ощущение сдавливания в грудине (стенокардия);
- дискомфорт и болезненность в животе, тошнота и рвота;
- появление тревожности, сильного беспокойства и бессонницы;
- усталость, потеря сознания.
ВАЖНО! Примерно в 30% случаев, вне зависимости от причин развития инфаркта в мышечной ткани сердца, состояние проявляется нетипично.
Что будет, если вовремя не оказать пострадавшему помощь?
Как и при любой другой проблеме, если своевременно не оказать помощь человеку, у которого наблюдаются симптомы инфаркта, существует высокий риск развития осложнений. В их числе:
- сложные формы аритмии - наиболее распространенное осложнение, которое наблюдается в 90% случаев после инфаркта и может привести к летальному исходу;
- острая сердечная недостаточность - развивается преимущественно после сложных форм сосудистых патологий и проявляется сердечной астмой в совокупности с отеком легких. Главное проявление - выраженное удушье, сопровождается сильной тревогой и страхом смерти. Прогрессирование состояние приводит к возникновению чувства тяжести и болезненности в правом подреберье, что обусловлено патологическим увеличением печени;
- аневризма левого желудочка - состояние локального выбухания сердечной мышцы, которая претерпели патологические изменения и потеряла способность к сокращению;
- нарушения в работе пищеварительной системы - в ответ на стресс в организме выбрасывается большое количество глюкокортикоидных гормонов, которые способствуют увеличению объемов вырабатываемого желудочного сока. Это, в свою очередь, может привести к образованию эрозивных процессов и язв;
- психические нарушения - чаще всего развиваются в первую неделю инфаркта, что связано с понижением количества кислорода в крови. Наблюдаются преимущественно у пожилых пациентов после 60 лет, при наличии атеросклероза сосудов головного мозга.
Основы диагностики
Сохранение жизни пациента и сокращение вероятности развития осложнений при инфаркте миокарда возможно только при условии своевременной и грамотной поставновке диагноза. Немедленно оказанная помощь и начатое лечение - прямой путь к успешному восстановлению функционирования сердечно-сосудистой системы.
В основе диагностики инфаркта лежат инструментальные методы обследования, среди которых:
- ЭКГ, помогающая выявить основную зону поврежденных тканей и дающая понимание о частоте и ритме сердцебиения;
- УЗИ, обеспечивающее выявление сбоев в процессе сократимости сердца;
- радиоизотопное исследование, помогающее визуализировать имеющуюся проблему, благодаря накоплению в поврежденной зоне вводимого в организм вещества;
- коронарография, способная определить состояние коронарных артерий сердца и наличие тромбов;
- МРТ и КТ для формирования общей картины актуального состояния тканей сердечной мышцы.
Дополнительно проводится комплекс специальных тестов и лабораторных исследований, что позволяет уточнить особенности состояния пациента и проконтролировать качество работы всех систем его организма.
Как самостоятельно распознать инфаркт?
Основные признаки инфаркта:
- Появление боли, которая:
- появляется в состоянии покоя;
- имеет ноющий или сдавливающий характер;
- локализуется в области груди, но может отдавать в живот, голову или левую руку;
- не купируется нитратами или анальгетиками;
- длится от 15 минут.
- Сильная одышка, которая сопровождается ощущением нехватки воздуха.
- Нарушение пульса (учащение, замедление или отсутствие нормального ритма).
- Повышение потоотделения, при котором человек покрывается холодным, липким потом.
- Онемение конечностей, при котором теряется контроль над ними.
- Головокружение и тошнота.
- Бледность кожи лица и рук, посинение губ, носа и мочек ушей.
- Паническая атака, повышенная тревожность и страх смерти.
- Нарушение дикции, при котором речь становится невнятной, замедленной, как-будто человек перебрал с алкоголем.
- Затуманенность или потеря сознания.
Если наблюдается 2 и более признака - необходимо срочно вызывать бригаду скорой помощи.
Помощь до прибытия бригады скорой помощи
Чтобы снизить риски опасных для жизни состояний и, насколько это возможно, стабилизировать состояние пострадавшего, необходимо:
- сделать все, чтобы человек был отстранен от любых телодвижений, организовав покой, уложив человека в постель со слегка приподнятым изголовьем;
- обеспечить свободный приток воздуха, освободив от стесняющей одежды и аксессуаров;
- помочь человеку сохранить спокойствие, беседуя с ним на отвлеченные темы и дав выпить немного воды;
- проконтролировать состояние пострадавшего, периодически измеряя уровень артериального давления и пульс.
Лечение и профилактика
Первичная медицинская помощь направлена на:
- купирование боли, путем применения медикаментозной терапии;
- восстановление нормальной циркуляции крови.
Дальнейшая терапия определяется результатами проводимых обследований и направлена на предупреждение и устранение осложнений.
Мероприятия, направленные на профилактику инфаркта и его рецидивов, предполагают:
- внесение изменений в привычный рацион питания, с целью его обогащения продуктами низкой жирности;
- увеличение уровня физической нагрузки и поддержка двигательной активности, способствующие укреплению сердечной мышцы;
- отказ от вредных и формирование полезных привычек;
- контроль психоэмоционального состояния для снижения уровня стрессов и психологических перегрузок в жизни.
Хотите знать больше о здоровье сердечно-сосудистой системы? Подробнее о здоровье сердца и сосудов - на сайте образовательного центра Фармамед.




